Entender o que é eutanásia vai além da definição técnica: é mergulhar num debate ético que toca na essência da dignidade humana e do limite do sofrimento.
Eutanásia: o significado real por trás da ‘boa morte’ e como ela se divide em tipos
Vamos combinar: a palavra ‘eutanásia’ carrega um peso enorme, mas seu significado etimológico é simplesmente ‘boa morte’.
A verdade é a seguinte: na prática, ela se refere ao ato de abreviar a vida de um paciente terminal para aliviar um sofrimento considerado insuportável.
Mas preste atenção: essa definição genérica esconde nuances cruciais que determinam se estamos falando de um ato compassivo ou de uma violação grave.
O grande segredo? A eutanásia se divide em voluntária, involuntária e não voluntária, cada uma com implicações éticas e legais completamente diferentes.
Aqui está o detalhe: na voluntária, o pedido parte do paciente; na involuntária, é contra sua vontade; e na não voluntária, não há manifestação prévia.
Pode confessar: muita gente confunde eutanásia ativa com passiva, mas a diferença é abismal.
Olha só: a ativa envolve uma ação direta para causar a morte, enquanto a passiva (ou ortotanásia) é a interrupção de tratamentos que apenas prolongam a agonia.
E tem mais: no suicídio assistido, o médico fornece os meios, mas é o paciente quem realiza o ato final – uma linha tênue que gera debates acalorados.
Em Destaque 2026: A eutanásia é o ato intencional de administrar uma substância letal para aliviar o sofrimento de uma doença incurável ou terminal, diferindo do suicídio assistido onde o paciente se autoadministra.
O Que É Eutanásia: O Debate Que Divide Opiniões e o Que Realmente Significa
Vamos combinar: falar sobre morte nunca é fácil. Mas quando o assunto é eutanásia, a conversa fica ainda mais complexa e carregada de emoção. A verdade é que esse tema mexe com nossos valores mais profundos, nossas crenças e nossa visão sobre a vida e o sofrimento.
A palavra ‘eutanásia’, de origem grega, nos dá uma pista inicial: significa literalmente ‘boa morte’. Mas o que isso realmente quer dizer na prática? É sobre garantir um fim de vida sem dor, para quem já não tem mais esperança de cura e está vivendo um sofrimento insuportável. Pode confessar, a ideia de uma morte digna, sem agonia, é algo que todos nós, em algum momento, já pensamos.
No entanto, essa ‘boa morte’ é um campo minado de questões éticas, religiosas e legais. O que para uns é um ato de compaixão, para outros é uma violação do direito à vida. E é justamente essa tensão que faz o debate sobre eutanásia ser tão intenso e polarizado no mundo todo, inclusive aqui no Brasil.
| Conceito | Ato de abreviar a vida de um doente terminal para interromper o sofrimento. |
|---|---|
| Origem da Palavra | Etimologicamente, significa ‘boa morte’. |
| Tipos Principais | Voluntária (com pedido explícito), Involuntária (contra a vontade), Não Voluntária (sem manifestação prévia), Ativa (ação direta), Passiva (interrupção de tratamentos). |
| Situação no Brasil | Considerada crime, geralmente enquadrada como homicídio privilegiado. |
| Legalização | Legalizada em poucos países como Holanda, Bélgica e Espanha. |
| Diferença para Suicídio Assistido | No suicídio assistido, o médico fornece os meios, mas o paciente realiza a ação final. |
O Que É Eutanásia: Definição e Conceitos Fundamentais
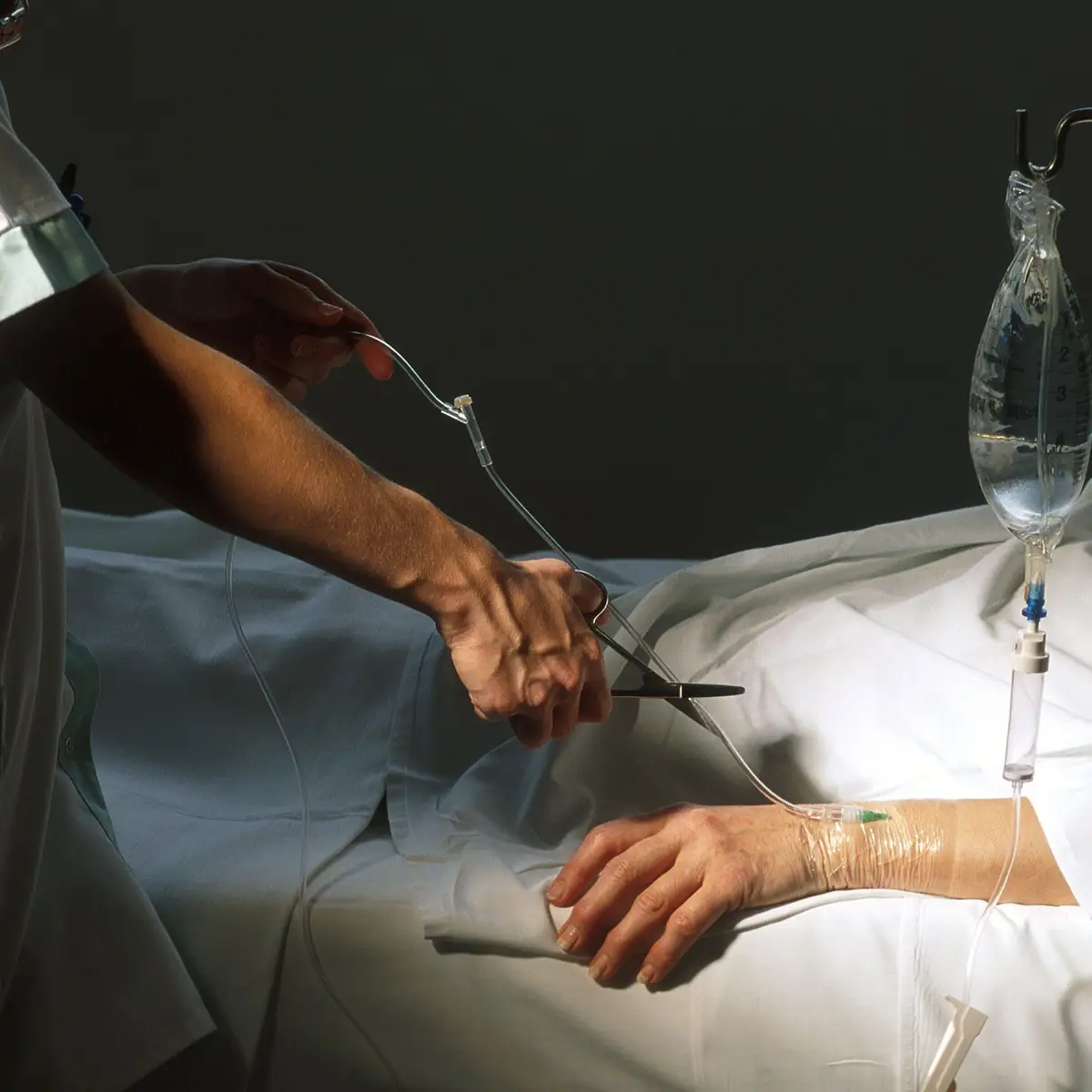
A eutanásia, em sua essência, é a intervenção deliberada para acabar com a vida de uma pessoa que sofre de uma doença incurável e em estágio terminal. O objetivo principal é aliviar um sofrimento que se tornou insuportável e sem perspectiva de melhora. É um ato que busca, paradoxalmente, trazer paz através do fim.
Podemos classificar a eutanásia de diversas formas, e entender essas nuances é crucial para o debate. Temos a eutanásia voluntária, que ocorre quando o paciente, em plena posse de suas faculdades mentais, solicita explicitamente o procedimento. É o respeito à autonomia individual levado ao extremo.
Por outro lado, a eutanásia involuntária é quando a vida é interrompida contra a vontade expressa ou presumida do indivíduo. Essa modalidade é amplamente condenada por ser uma violação direta da dignidade humana. Já a eutanásia não voluntária se refere a casos em que o paciente não pode manifestar sua vontade, como bebês com malformações graves ou pessoas em coma irreversível, e a decisão é tomada por terceiros.
A distinção entre eutanásia ativa e passiva também é fundamental. A ativa envolve uma ação direta, como uma injeção letal, para causar a morte. Já a passiva, muitas vezes chamada de ortotanásia, consiste na interrupção ou não início de tratamentos que apenas prolongariam o sofrimento e a agonia, permitindo que a morte ocorra naturalmente. A diferença entre eutanásia, morte assistida, ortotanásia e sedação paliativa é um ponto chave nesse debate complexo.
Eutanásia vs. Suicídio Assistido: Diferenças Cruciais
É fácil confundir eutanásia com suicídio assistido, mas a diferença é gritante e reside em quem executa o ato final. Na eutanásia ativa, é um terceiro (geralmente um médico) quem administra a substância letal. A ação que causa a morte é externa ao paciente.
No suicídio assistido, o cenário é outro. O profissional de saúde, como um médico, fornece os meios necessários – os medicamentos, por exemplo – mas é o próprio paciente quem realiza a ação final, quem aperta o gatilho, por assim dizer. A autonomia do paciente é preservada até o último momento, sendo ele o agente direto da sua morte.
Essa distinção é vital, especialmente em discussões legais e éticas. Enquanto alguns países legalizaram a eutanásia sob condições estritas, o suicídio assistido também é permitido em outras jurisdições, cada uma com suas próprias regras e salvaguardas. Entender essa linha tênue é o primeiro passo para compreender as legislações ao redor do mundo, como as vistas na Espanha.
Morte Assistida: Como Funciona e Quem Pode Solicitar

O termo ‘morte assistida’ é, por vezes, usado como um guarda-chuva que abrange tanto a eutanásia quanto o suicídio assistido. Contudo, em muitas discussões, ele se refere mais especificamente ao suicídio assistido. A ideia central é que o paciente, diante de um sofrimento extremo e sem cura, receba ajuda para pôr fim à própria vida.
Em locais onde é legalizada, como em alguns estados dos EUA e países europeus, existem critérios rigorosos para quem pode solicitar esse procedimento. Geralmente, o indivíduo precisa ser maior de idade, ter uma condição médica terminal com prognóstico de vida limitado e ser considerado mentalmente capaz de tomar essa decisão.
O processo envolve uma avaliação médica e psicológica detalhada, além de um período de reflexão. O objetivo é garantir que a decisão seja livre, informada e voluntária, sem pressões externas. A autonomia do paciente é o pilar central desse direito. Para aprofundar, veja o que dizem especialistas sobre o tipos de eutanásia.
Fim de Vida Digno: Direitos e Considerações Éticas
A busca por um fim de vida digno é um anseio humano universal. Para muitos, dignidade no fim da vida significa ter controle sobre as decisões relativas ao próprio corpo e à forma como se deseja morrer, especialmente quando confrontados com doenças devastadoras.
As considerações éticas giram em torno do valor intrínseco da vida, da santidade da existência e do papel da medicina. De um lado, defende-se o direito do indivíduo de não sofrer e de ter autonomia sobre sua própria morte. Do outro, há o dever médico de preservar a vida e o receio de abusos e da desvalorização da vida humana.
Debater o direito de morrer com dignidade envolve ponderar esses valores conflitantes. É uma discussão que exige empatia, respeito às diferentes visões de mundo e uma análise cuidadosa das consequências sociais e individuais. O debate jurídico e ético é constante, como aponta o olhar jurídico e ético sobre o tema.
Ortotanásia: A Alternativa Natural à Eutanásia
Se a eutanásia é a morte provocada para acabar com o sofrimento, a ortotanásia é o caminho oposto, mas com um objetivo semelhante: evitar o prolongamento desnecessário da vida e da agonia. O termo vem do grego ‘orthos’ (correto, justo) e ‘thanatos’ (morte), significando a ‘morte correta’ ou ‘morte natural’.
Na prática, a ortotanásia consiste em não iniciar ou suspender tratamentos médicos que apenas prolongam o sofrimento de um paciente terminal, sem oferecer perspectiva de cura ou melhora significativa. É permitir que a morte ocorra em seu curso natural, sem intervenções artificiais que a posterguem dolorosamente.
É importante frisar que a ortotanásia não é eutanásia. Não há uma ação direta para causar a morte. Pelo contrário, é uma omissão terapêutica que visa garantir uma morte pacífica e sem sofrimento desnecessário. No Brasil, a Resolução do Conselho Federal de Medicina (CFM) permite a ortotanásia, respeitando a vontade do paciente. Para entender melhor, confira este vídeo sobre eutanásia.
Sedação Paliativa: Alívio do Sofrimento em Casos Terminais
A sedação paliativa é outra ferramenta crucial no manejo do fim de vida, focada exclusivamente no alívio do sofrimento. Diferente da eutanásia, o objetivo aqui não é abreviar a vida, mas sim reduzir a intensidade de sintomas insuportáveis, como dor extrema, falta de ar severa ou ansiedade avassaladora, através da administração de medicamentos sedativos.
O paciente é colocado em um estado de sonolência profunda, o que pode diminuir a consciência, mas não tem a intenção primária de causar a morte. O que acontece, em alguns casos, é que a sedação pode, indiretamente, acelerar o processo de morte, pois o corpo debilitado reage de forma diferente. No entanto, a intenção médica é clara: o conforto do paciente.
Essa técnica é considerada ética e amplamente aceita, pois respeita a vida e foca no bem-estar do paciente em seus últimos momentos. É um ato de compaixão que garante que o fim da vida seja o mais sereno possível. A definição de eutanásia e termos relacionados é fundamental para diferenciar esses conceitos.
Cuidados Paliativos: Uma Abordagem Humanizada para o Fim da Vida
Os cuidados paliativos representam uma filosofia completa de assistência ao paciente com doenças graves e sem perspectiva de cura. O foco principal não é a cura, mas sim a qualidade de vida, o alívio da dor e de outros sintomas, e o suporte emocional, social e espiritual para o paciente e sua família.
Essa abordagem busca garantir que o indivíduo possa viver o máximo possível com dignidade e conforto, mesmo diante da doença. Envolve uma equipe multidisciplinar – médicos, enfermeiros, psicólogos, assistentes sociais – trabalhando em conjunto para atender às necessidades complexas do paciente.
Os cuidados paliativos são, na verdade, a antítese da pressa em abreviar a vida. Eles oferecem um caminho para lidar com o sofrimento e a terminalidade de forma humana e respeitosa, promovendo o bem-estar até o último suspiro. É a arte de cuidar quando a cura não é mais possível. Saiba mais sobre o tema em eutanásia no Enem.
Direito de Morrer: Legislação e Debates Contemporâneos
O chamado direito de morrer é um dos aspectos mais controversos e debatidos quando falamos de fim de vida. Ele se baseia na autonomia individual e no direito de cada pessoa de tomar decisões sobre seu próprio corpo e destino, mesmo que isso envolva o fim da própria vida.
A legislação sobre eutanásia e suicídio assistido varia drasticamente pelo mundo. Enquanto países como Holanda, Bélgica, Luxemburgo, Canadá, Colômbia, Espanha e alguns estados da Austrália e dos EUA legalizaram alguma forma de assistência médica para morrer, a maioria dos países, incluindo o Brasil, considera esses atos crimes. No Brasil, a eutanásia é tipificada como homicídio, muitas vezes privilegiado, conforme o entendimento jurídico.
Os debates contemporâneos envolvem questões profundas sobre a santidade da vida, o papel do Estado e da medicina, e os limites da autonomia individual. A discussão é acalorada e envolve não apenas juristas e médicos, mas também filósofos, teólogos e a sociedade em geral. Acompanhe debates atuais em fontes como o TikTok e o BBC Brasil.
Eutanásia: Vale a Pena o Debate?
A questão ‘vale a pena?’ quando aplicada à eutanásia não tem uma resposta simples. O que podemos afirmar é que o debate é, sim, necessário. Ele nos força a confrontar a fragilidade da vida, o peso do sofrimento e a busca por dignidade em nossos últimos dias.
A verdade é que, enquanto a medicina avança em prolongar a vida, ela também nos confronta com a possibilidade de prolongar o sofrimento. A eutanásia, a ortotanásia e os cuidados paliativos são diferentes respostas a essa realidade complexa. Cada uma delas carrega consigo um peso ético, moral e legal que precisa ser cuidadosamente ponderado.
Como especialista, vejo que o caminho mais seguro e humano, para a maioria dos casos, reside nos cuidados paliativos e na ortotanásia. Garantir que ninguém precise sofrer desnecessariamente no fim da vida, respeitando a autonomia e a dignidade, é um objetivo que todos podemos e devemos perseguir. A eutanásia, por sua complexidade e riscos, permanece um ponto de discórdia, mas a discussão sobre ela nos obriga a pensar sobre o que realmente significa viver e morrer com dignidade. Para mais informações, consulte um especialista e leia sobre documentos jurídicos.
Dicas Extras Para Você Entender De Verdade
Vamos combinar: teoria é uma coisa, a prática no Brasil é outra.
Aqui estão 5 pontos que vão clarear sua visão sobre o tema.
- Primeiro passo: Conheça os cuidados paliativos. No Brasil, essa é a alternativa legal e ética para garantir conforto no fim da vida. Muitos hospitais públicos e privados já têm equipes especializadas.
- Documento vital: Faça um testamento vital (diretivas antecipadas de vontade). Nele, você registra quais tratamentos NÃO deseja se estiver incapaz de decidir. É um direito seu e evita a distanásia (prolongamento artificial da agonia).
- Erro comum: Não confunda sedação paliativa profunda (para aliviar sofrimento refratário) com eutanásia. A primeira é permitida e tem protocolos rígidos; a intenção é aliviar, não causar a morte.
- Custo real: Em países onde é legalizada, o procedimento em si pode ter custo simbólico ou ser coberto pelo sistema de saúde. O ‘custo’ maior é o processo de avaliação, que leva semanas ou meses com múltiplos pareceres.
- Para reflexão: Converse com sua família sobre seus desejos para o fim da vida. Esse diálogo evita conflitos e sofrimento desnecessário para todos quando o momento chegar.
Perguntas Que Todo Mundo Faz (E As Respostas Diretas)
Eutanásia e suicídio assistido são a mesma coisa?
Não, a diferença está em quem realiza o ato final.
Na morte assistida por médico (eutanásia), é o profissional de saúde que administra a substância letal. Já no suicídio assistido, o médico apenas prescreve ou fornece o meio, e o próprio paciente é quem o ingere ou aciona. Dois lados da mesma moça difícil, mas com agentes diferentes.
No Brasil, é crime pedir eutanásia para um animal de estimação?
Não, para animais a prática é legal e chamada de eutanásia veterinária.
A verdade é a seguinte: o contexto é totalmente distinto. Em pets, o foco é evitar sofrimento insuportável por doença terminal ou trauma grave. O procedimento segue protocolos éticos da medicina veterinária e é uma decisão do tutor, com assessoria do profissional. Não se confunde com a discussão sobre seres humanos.
O que é ortotanásia e por que as pessoas confundem?
É a morte no seu tempo natural, sem prolongamentos artificiais e fúteis.
Muita gente acha que é um sinônimo bonito para eutanásia passiva. Mas preste atenção: a ortotanásia é a aceitação da finitude, suspendendo tratamentos desproporcionais que só adiam o inevitável com sofrimento. É o oposto da distanásia. No Brasil, ela é um princípio ético amplamente aceito nos cuidados paliativos.
E Agora, Qual É O Seu Próximo Passo?
Você acabou de mergulhar em um dos debates mais complexos da nossa existência.
Saiba diferenciar os termos, conheça as alternativas legais no país e entenda que a busca por uma morte digna passa, primeiro, por uma vida com planejamento.
O desafio de hoje é simples: Puxe esse assunto com alguém de confiança. Pode ser um familiar, um amigo próximo ou seu próprio médico de referência.
Fale sobre cuidados paliativos. Pergunte sobre testamento vital. Quebre o tabu.
Compartilhe este artigo se ele te ajudou a clarear as ideias. A informação de qualidade é a primeira ferramenta para qualquer decisão consciente.
E para você, qual é a linha mais difícil de definir nessa discussão toda: o direito de escolha ou o limite da medicina? Me conta nos comentários.

